“异淋”的前世与今生--2022科普散文大赛
大家常说的“异淋”,全称为“异型淋巴细胞”,欧洲白血病网(ELN)命名为atypical lymphocyte, suspect reactive,国际血液学标准委员会(ICSH)命名为reactive lymphocytes,该类细胞的特点:体积增大,常常存在激活的蛋白质合成,导致在罗曼诺夫斯基染色法下它们的细胞质蓝色加深,活性的增加,也会引起细胞核的变化,细胞核露出,并可能存在核仁[1]。然而,“异淋”这个简称究竟是异型淋巴细胞还是异形淋巴细胞?常常给临床造成困扰,一字之差,谬之千里。同时,国外翻译名称(如异型淋巴细胞,异形淋巴细胞,变异淋巴细胞,异常淋巴细胞,不典型淋巴细胞,反应性淋巴细胞,Downey细胞,Turk细胞,单核样淋巴细胞,病毒细胞等等)令人眼花缭乱。为了规范命名,一部分专家建议以“反应性淋巴细胞”和“异常淋巴细胞”来区分;另一部分专家建议以“不典型淋巴细胞”来区分。
2010年ELN形态学专家在英国血液学杂志发表文章[2],这里的“不典型淋巴细胞”的概念是形态学上的,只要与典型淋巴细胞形态不同即为不典型淋巴细胞,包括良性、恶性、介于良恶性之间的。因此,将不典型淋巴细胞(atypical lymphocyte)分为三类描述:
1.不典型淋巴细胞,疑为反应性;
2.不典型淋巴细胞,疑为肿瘤性;
3.不典型淋巴细胞,性质不确定;
2015年国际血液学标准委员会(ICSH)对外周血细胞形态的命名和分级标准给出了建议[3]:
1.“反应性淋巴细胞”来描述良性病因引起的淋巴细胞变化。
2.“异常淋巴细胞”来描述怀疑恶性和单克隆性病因引起的淋巴细胞变化。
2020年国内著名形态学专家在血细胞分析报告规范指南中推荐采用ELN和 ICSH对淋巴系细胞形态学的建议[4]。
1.反应性淋巴细胞:当外周血涂片中出现反应性淋巴细胞时应进行分类计数。
①当反应性淋巴细胞≥10%时,层次2提示传染性单个核细胞增多症可能,层次3建议进行病毒感染相关检测。
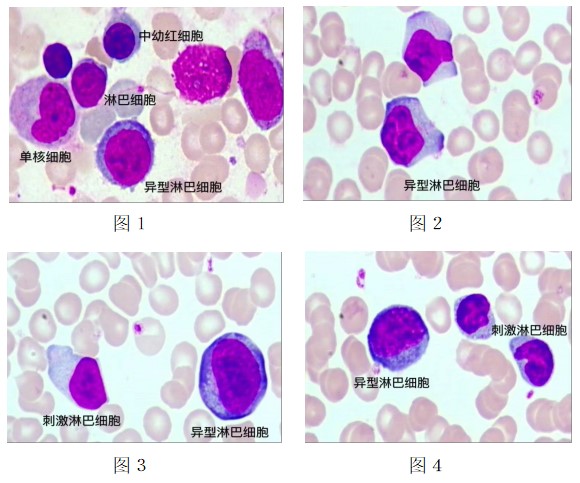
②反应性淋巴细胞的形态:细胞体积增大,细胞边缘不规则、深染可出现“裙边”现象;胞浆量更丰富、着色从浅蓝色到深蓝色不等;胞核亦可呈不规则形,染色质松散不够致密。见图1、2、3、4.
2.异常淋巴细胞:主要包括毛细胞、幼淋巴细胞、脑回状核淋巴细胞、花形核淋巴细胞及骨髓瘤细胞等各种类型淋巴瘤细胞以及白血病性原始淋巴细胞等。在白细胞分类计数时应单独给出该类细胞的百分比,如少量偶见,也应在描述性报告中予以说明。
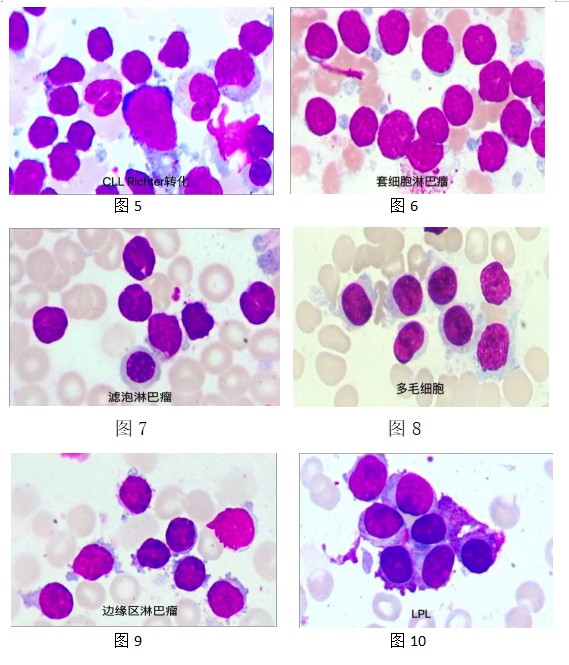
①对于免疫表型分析未确诊的某些淋巴瘤细胞,推荐在白细胞分类时以“异常淋巴细胞”进行单独分类计数并在描述性报告中进行形态描述。见图5、6、7、8、9、10。
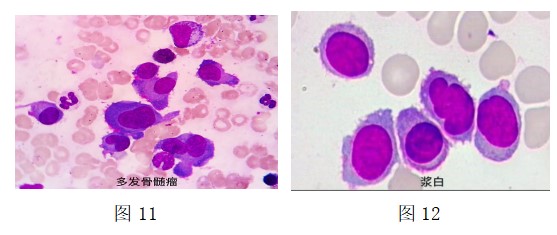
②对于外周血中出现的骨髓瘤细胞、幼淋巴细胞,建议在白细胞分类计数时按其具体细胞名称进行单独分类计数。见图11、12。
③由于原始淋巴细胞在形态上不易与髓系原始细胞以及淋巴瘤细胞等相鉴别,故建议在白细胞分类计数时将原始淋巴细胞以“原始细胞”进行分类计数。见图13、14.

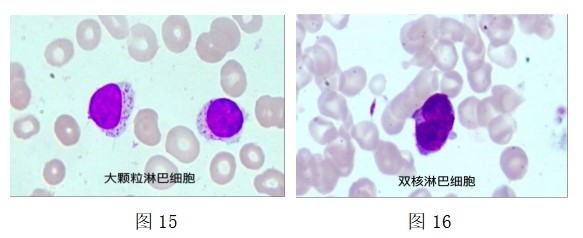
3.对于无特征形态和(或)不确定性质的淋巴细胞增多,如伴有大颗粒淋巴细胞增多或双核淋巴细胞存在时,因缺乏精确的临床诊断信息,或不确定其良恶性,应在描述性报告的层次1中强调成熟淋巴细胞增加并描述观察到的形态,根据具体情况而定,建议随访或进一步鉴别诊断的措施如免疫表型分析。见图15、16.
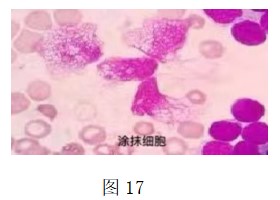
4.涂抹细胞:在淋巴细胞增殖性疾病等患者的外周血涂片中可能会看到较多的涂抹细胞,建议在这种情况下可报告仪器自动分类结果,但需对涂抹细胞给予适当描述说明。图17。
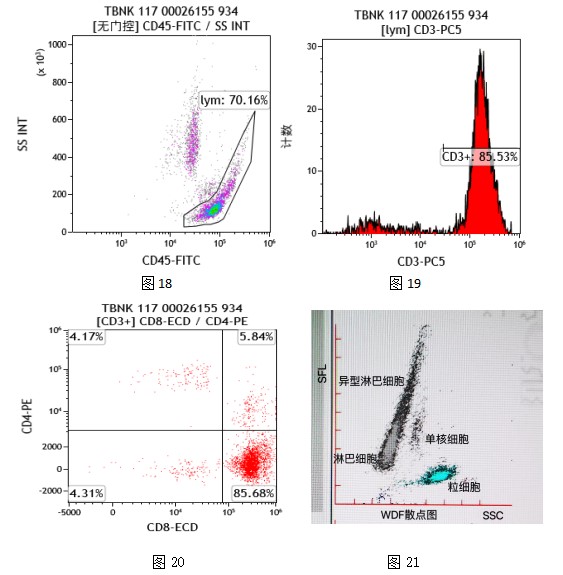
“异淋”产生机制是由于病毒与 B 淋巴细胞受体结合 ,在不断增殖与复制过程中 ,被 T 淋巴细胞识别 ,激发抑制性 T 细胞 (Ts/ c)增殖并自身发生转化 ,形成细胞毒性效应 ,出现在循环血液中大多为受刺激后异常增殖的 T 细胞和少许颇似 B 细胞 ,而形成异型淋巴细胞。 因此,我们可以通过淋巴细胞亚群分析发现,以T细胞增多为主,其中CD4+的T细胞比值减低CD8+的T淋巴细胞比值增高,CD4+T /CD8+T比值倒置,如图 18、19、20;通过血细胞散点图会发现一群异常细胞,如图21.
正常人群血液中异型淋巴细胞一般≤2%,只有当大量病毒感染、原虫感染、或结缔组织疾病时 ,这类细胞的比例才会升高 , 外周血中异型淋巴细胞 >5%即有临床意义,当升高幅度 > 10 %时,对诊断更有价值。尤其在传染性单核细胞增多症(infectiousmononucleosis,IM)。IM的诊断标准:必须满足下表中任意3项临床表现及任一项原发性EBV感染的实验室证据[5],见下表1。
表1.IM的诊断标准
临床表现 (满足3项) | 原发性EBV感染实验室证据 (满足1项) | 非特异实验室证据 | 鉴别诊断 | 治疗预后 |
| 发热 | 抗EBV‑CA‑IgM(+)和抗EBV‑CA‑IgG(+), 且抗EBV‑NA‑IgG(-); | 外周血异型淋巴细胞比例≥10% | 巨细胞病毒、腺病毒、弓形虫、嗜肝病毒、人类免疫缺陷病毒(HIV)及风疹病毒引起的类传染性单核细胞增多症以及链球菌引起的咽峡炎 | 良性自限性疾病,多数预后良好,以对症支持治疗为主 |
| 咽峡炎 | ||||
| 颈淋巴结肿大 | ||||
| 肝脏肿大 | 单一抗EBV‑CA‑IgG (+),且EBV‑CA‑IgG 为低亲和力抗体 | 6岁以上儿童外周血淋巴细胞比例>50%或淋巴细胞绝对值>5.0×109/L | ||
| 脾脏肿大 | ||||
| 眼睑水肿 |
总而言之,了解“异淋”的前世与今生,无论采用那种方式描述这些淋巴细胞,目的只有一个,就是给临床医师提供一个初步定性判断,是肿瘤性的还是反应性的?对于传统“异淋”,英文abnormal lymphocyte和reactive lymphocyte 区别很大,中文异型和异形仅一字之差,谬之千里。如果我们借鉴ICSH也就采用反应性淋巴细胞来代替;如果我们借鉴ELN,就采用不典型淋巴细胞(疑为反应性)来代替;都能淋漓尽致地阐述“异淋”的魅力。
参考文献:
[1]E. Cornet, V. Bardet, JP. Couaillac, C. Fossat, JC. Luce,E Maldonado, V. Siguret, J. Tichet, O. Lantieri, J. Corberand. Full blood count normal reference values for adults in France. Journal of Clinical Pathology (2014) 67 (4): 341-4.
[2]Zini G, Bain B, Bettelheim P, et al. A European consensus report on blood cell identification: terminology utilized and morphological diagnosis concordance among 28 experts from 17 countries within the European LeukemiaNet network WP10, on behalf of the ELN Morphology Faculty. Br J Haematol. 2010. 151(4): 359-64.
[3]Palmer L, Briggs C, McFadden S, et al. ICSH recommendations for the standardization of nomenclature and grading of peripheral blood cell morphological features. Int J Lab Hematol. 2015. 37(3): 287-303.
[4]崔巍、续薇,中华医学会检验分会血液学与体液学学组,血细胞分析报告规范化指南[J].中华检验医学杂志2020年6月第43卷第6期
[5]中华医学会儿科学分会感染学组,全国儿童EB病毒感染协作组.儿童EB病毒感染相关疾病的诊断和治疗原则专家共识[J] .中华儿科杂志, 2021,59(11) :905-911.

2022年临床检验科普散文大赛由希森美康独家支持