内源性凝血因子:凝血功能的神秘卫士
日常生活中,当我们不慎受伤,创口开始渗血时,是否思考过这样一个问题:在我们精细而复杂的生理体系中,究竟是如何迅速而有效地控制出血的?实际上,凝血过程就像一条严密构筑的防线,时刻保护我们免受出血性风险的威胁。内源性凝血途径是凝血体系的重要组成部分,其机制如同一支训练有素的“卫士”队伍,凝血因子各司其职,维持血液在血管内的稳态流动,并在血管内皮受损时迅速集结,通过一系列反应确保出血得到有效控制。从检验医学的视角了解内源性凝血因子的作用机制,通过检验医学的手段剖析内源性凝血过程,不仅可以帮助我们识别潜在的凝血功能障碍,还为相关疾病的诊疗提供科学依据。
图1. 电镜下的凝血过程
凝血因子Ⅻ:启动内源性凝血的先锋
凝血因子Ⅻ,又被称为 Hageman 因子,它静静潜伏在血浆之中,看似平凡却肩负着启动内源性凝血过程的重任。正常状态下,凝血因子Ⅻ处于非活性状态。然而,一旦血管内皮受损,内皮下胶原纤维等带负电荷的物质暴露,凝血因子Ⅻ便犹如听到“集结号”一般被迅速激活,从无活性的酶原形式转变为具有活性的Ⅻa。这一激活过程并非孤立事件,而是如同推倒了多米诺骨牌的第一张:激活后的Ⅻa一方面开启了对凝血因子Ⅺ的激活程序,让凝血信号沿着既定路径向下传导;另一方面,它还能激活前激肽释放酶(PK),使之转化为激肽释放酶,而激肽释放酶又具备反馈激活凝血因子Ⅻ的独特能力,由此形成了一个正反馈调节环路,如同滚雪球一般,加速凝血因子的激活与后续凝血反应的推进[1]。
虽然凝血因子Ⅻ单独缺乏引发的临床症状相对少见,但研究其激活机制与活性变化,对于深入理解内源性凝血启动环节至关重要,也为一些不明原因的凝血功能障碍排查提供了线索。
凝血因子Ⅺ:凝血接力中的中坚力量
顺着凝血因子Ⅻ激活的路径,凝血因子Ⅺ接过“接力棒”,成为内源性凝血进程的关键一环。它在被凝血因子Ⅻa激活后,迅速进入“战斗状态”。在钙离子的协同参与下,凝血因子Ⅺa 精准地作用于凝血因子Ⅸ,催化其发生激活转变[2]。这一过程就像是复杂的化学反应链中的关键催化节点,凝血因子Ⅺa的存在确保了凝血因子Ⅸ能够按时且高效地被激活,为后续形成具有强大凝血催化活性的复合物奠定基础。
当人体出现凝血因子Ⅺ先天性缺乏,虽然其出血症状相较于血友病患者(凝血因子Ⅷ缺乏或Ⅸ缺乏)而言较轻,但在遭遇创伤、手术等情况时,仍会表现明显的出血倾向增加,伤口愈合延迟等问题。对检验医学而言,通过对凝血因子Ⅺ活性的精准测定,能够辅助诊断一些疑似内源性凝血异常的病例,为临床治疗决策提供有力的数据支持,例如判断是否需要在围手术期预防性补充凝血因子Ⅺ制剂,以降低出血风险。
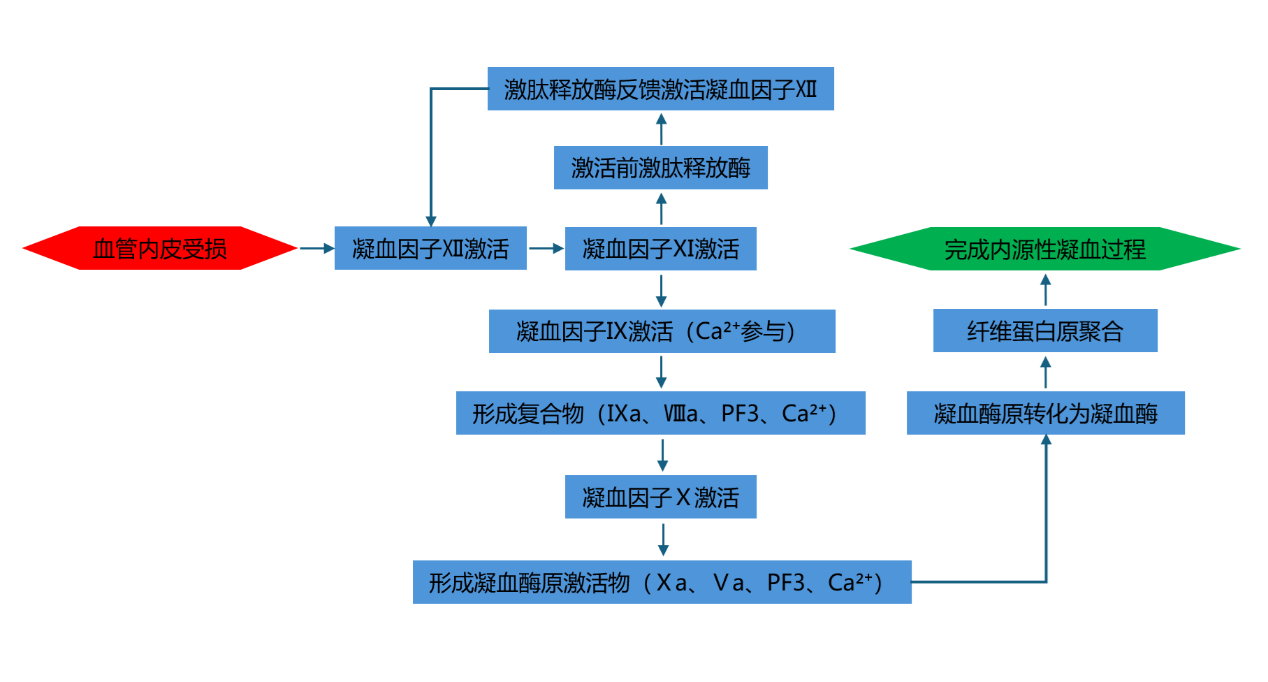
图2. 内源性凝血过程示意图
凝血因子Ⅸ:凝血关键步骤的枢纽
凝血因子Ⅸ作为血浆凝血活酶的重要组成部分,在内源性凝血途径中占据核心地位,其最关键的使命是激活凝血因子Ⅹ。在凝血因子Ⅺa和钙离子的联合激活下,凝血因子Ⅸa被激活,迅速与凝血因子Ⅷa、血小板因子3(PF3)及钙离子协作,形成一个紧密而高效的酶复合物。这个复合物宛如一台精密的凝血“引擎”:凝血因子Ⅷa如同“导航仪”,精准引导凝血因子Ⅸa与底物凝血因子Ⅹ结合; PF3提供了一个磷脂表面“舞台”,让凝血因子在适宜的微环境中充分发挥催化活性;钙离子则作为“离子桥梁”,稳定整个复合物的结构,并促进化学反应的快速进行[3]。
在血友病B患者体内,由于遗传缺陷导致凝血因子Ⅸ缺乏或活性严重低下,使得这一关键的凝血激活步骤受阻。患者即便受到轻微的外力碰撞,也可能引发关节、肌肉等深部组织的严重出血,反复出血还可能导致关节畸形,严重影响生活质量[4]。当前对于凝血因子Ⅸ的检验不仅包括活性测定,还涵盖基因诊断。通过精准识别致病基因突变位点,这些检测为血友病B的精准诊断、遗传咨询以及基因治疗方案的制定提供了全方位的支持。
凝血因子Ⅷ:凝血协同作战的强力盟友
凝血因子Ⅷ,即广为人知的抗血友病球蛋白,在内源性凝血的“战役”中扮演着不可或缺的协同角色。它的激活方式多样,既可以被凝血酶激活,也能在其他凝血因子激活产物的刺激下被唤醒,进而转变为高活性的凝血因子Ⅷa。一旦激活,凝血因子Ⅷa便迅速与凝血因子Ⅸa、PF3及钙离子紧密结合,协同激活凝血因子Ⅹ。在这一过程中,凝血因子Ⅷa凭借其独特的分子结构,显著增强了凝血因子Ⅸa的催化效率,促进凝血反应的快速推进[5]。
血友病A是一种X染色体连锁隐性遗传病,患者体内编码凝血因子Ⅷ的基因发生突变,导致凝血因子Ⅷ的先天性缺乏或功能异常。这类患者自幼便饱受频繁出血之苦,轻微划伤或日常活动如行走、跳跃等都可能引发关节腔内大出血,导致关节肿胀和剧痛。如果长期得不到有效治疗,可能出现关节软骨破坏和肌肉萎缩等致残性病变[6]。凝血因子Ⅷ活性检测被视为血友病A诊断的 “金标准”。通过精确测量其活性,医生能够确诊并分型疾病,并依据检测结果精准指导治疗方案的制定,如确定凝血因子Ⅷ浓缩制剂的输注剂量与频次,以确保患者体内的凝血功能尽可能维持在正常水平,从而减少出血风险,提高生活质量。
检验医学助力内源性凝血疾病检测
上述四种内源性凝血因子并非孤立作战,而是通过层层激活和紧密结合,构建起一条环环相扣的凝血反应链。一旦某个凝血因子出现质或量的异常,整个内源性凝血途径便会陷入困境,导致出血风险急剧上升。
在检验医学领域,对于内源性凝血疾病的检测手段日益丰富。活化部分凝血活酶时间(APTT)被视为内源性凝血途径的“晴雨表”,APTT延长可能提示先天性缺乏(如血友病)、获得性抑制物干扰(如自身免疫性疾病)或因肝脏疾病、维生素K缺乏等导致的合成障碍;内源性凝血因子活性测定则如同“放大镜”,能够精确量化各类凝血因子的活性水平,通过其活性的变化情况进一步明确内源性凝血途径的问题所在[7]。此外,随着分子诊断技术的进步,遗传性凝血因子缺乏疾病的基因诊断逐渐普及,不仅明确致病基因类型,还为家族遗传咨询提供精准依据,提前预防疾病在下一代的发生。
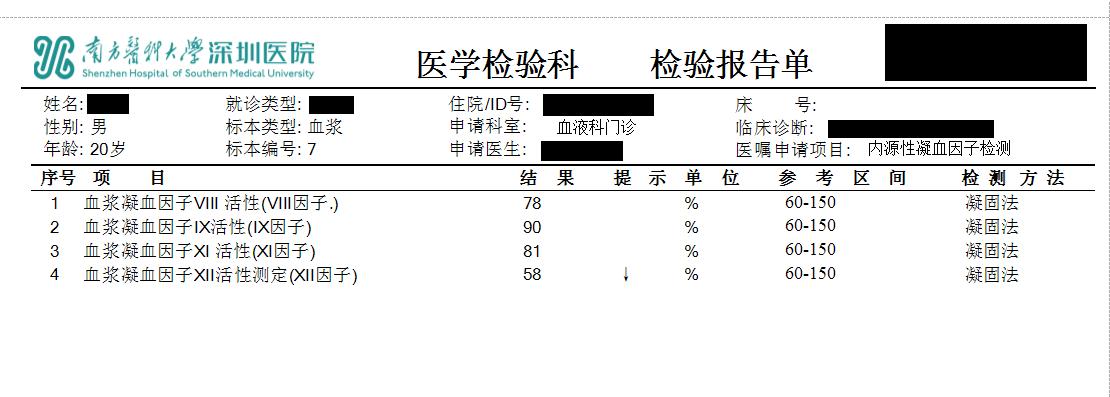
图3. 当前常规开展的内源性凝血因子检测报告单示例
内源性凝血因子是人体凝血体系的基石,其研究不仅代表了科学的前沿,更是保障生命安全的重要一环。无论是出血性疾病还是血栓性疾病,及时的检测和精准的治疗都能显著改善患者的生活质量。随着检验医学的发展,先进的检测技术提高了对内源性凝血因子的分析准确性,为相关疾病的早期发现和个性化治疗提供了条件。未来检验医学的创新将进一步提升我们对凝血机制的理解,为健康提供更坚实的保障。
参考文献
[1] Heestermans M, Naudin C, Mailer RK, et al. Identification of the factor XII contact activation site enables sensitive coagulation diagnostics. Nat Commun. 2021,12(1):5596.
[2] Gailani D, Gruber A. Targeting factor XI and factor XIa to prevent thrombosis. Blood. 2024,143(15):1465-1475.
[3] Yin R, Liu C. Human coagulation factor IX: a systematic review of its characteristics. Blood Coagul Fibrinolysis. 2022,33(1):1-7.
[4] Sidonio RF Jr, Malec L. Hemophilia B (Factor IX Deficiency). Hematol Oncol Clin North Am. 2021,35(6):1143-1155.
[5] Samelson-Jones BJ, Doshi BS, George LA. Coagulation factor VIII: biological basis of emerging hemophilia A therapies. Blood. 2024,144(21):2185-2197.
[6] Malec L, Matino D. Targeting higher factor VIII levels for prophylaxis in haemophilia A: a narrative review. Haemophilia. 2023,29(6):1419-1429.、
[7] Müller J, Miesbach W, Prüller F, et al. An Update on Laboratory Diagnostics in Haemophilia A and B. Hamostaseologie. 2022,42(4):248-260.