临床查因没头绪? 细胞形态来帮忙!——2022科普散文大赛
时代发展,科技发达,医学进步;患者及家属能够得到的医学科普已远远超过医生可以控制的范畴,让患者及家属获得准确易懂有价值的医学信息是我们临床医生及医技需要共同努力的方向。如今医学科普讲座,文章不断涌入大众视野,冲击的不仅仅是人民的认知,更是对临床的挑战,我们希望通过简单易通的内容让更多人一点点了解疾病基础,减少对疾病的未知与恐惧,多一份对临床的信任和配合。疾病不可怕,可怕的是找不到的病因,恐惧的患者和家属;希望通过以下的病例可以帮助提升医患、医生医技的沟通提早准确找出病因,及时精准治疗。
年轻男子为何发热不退?自行服药为何不见起效?未患肝炎为何肝功异常?细胞形态寻到蛛丝马迹,DNA结果又让真相水落石出!讲好检验故事,提升检验能力,一同做精准医疗“大检验”时代地潜行者。
一、传染性单核细胞增多症简介
传染性单核细胞增多症由EB病毒(Epstein一Barrvirus)引起的一种单核-巨噬细胞系统急性增生性传染病,临床表现为不规则发热、咽峡炎、淋巴结及肝脾肿大、血液中出现大量异常淋巴细胞、血清中可出现嗜异性凝集素及EB病毒抗体。首例报道见于1885年,1920年由Sprunt和Ivans定名为传染性单核细胞增多症”。主要发生于儿童及青少年,6岁以下、35岁以上少见。男性患者比女性多见。唾液密切接触为传播的主要形式,病后或隐性感染后的带毒者可能是主.要的传染源,患病后一般可终身免疫。发病多见于秋末冬初。
目前已知EB病毒有5种抗原①病毒衣壳杭原(viralcapsidantigen,VCA);⑦EBV决定的膜抗原(EBVdcterminedmembraneantigen,MA);③EBV引起的早期抗原(EBVinducedearlyantigen,EA),EA又再分为弥散性成分D和局限成分R;④可溶性抗原(Solubleantigen)为补体结合抗原;⑤EBV相父核抗原(EBV-associatednuclearantigen,EBNA)。人体感染EBV后产生相应抗体,有VCA-IgM、VCA-IgG、EA-IgG、EB-NA抗体等。感染后抗体阳性率随年龄而增加。1~3岁为38%,>10岁为86%,>40岁为100%。
二、临床资料
患者,男,33岁,反复发热2周,发现肝功异常9天。缘患者2021年10月17日无明显诱因出现发热,最高体温39.5℃,,伴头痛、咽痛,轻度扁桃体炎,眼睑轻微水肿。患者自服头孢克肟、百服宁后症状未见好转,先后于10月20、10月28赴我院发热门诊就诊。10月28由发热门诊拟“肝功能检查的异常结果”收入急诊留观治疗,10月29予头孢呋辛钠抗感染,配合对症护肝等治疗,患者仍有发热,肝功异常病因不明,现为求进一步系统诊治,10月31号拟“肝功能检查的异常结果”收入肝病科。否认高血压、糖尿病等内科病史;否认肝炎、结核等传染病史;否认重大外伤、手术及输血史。
(2021.10.20 我院急诊)血常规:淋巴细胞百分比17.5↓%,单核细胞百分比11.6↑%,单核细胞计数0.89↑10^9/L;超敏C-反应蛋白(hsCRP)7.14↑mg/L;肝功2项:谷丙转氨酶(ALT)134↑U/L,谷草转氨酶(AST)118↑U/L;生化、肌钙蛋白、尿常规均正常。
2021.10.28 我院急诊)血常规:白细胞计数(WBC)10.99↑x10^9/L,中性粒细胞百分比36.5↓%,淋巴细胞百分比54.5↑%,嗜酸性粒细胞百分比0.3↓%,淋巴细胞计数5.99↑x10^9/L,单核细胞计数0.95↑x10^9/L;超敏C-反应蛋白(hsCRP)8.00↑mg/L;纤溶2项:D-二聚体4.00↑mg/L FEU,纤维蛋白(原)降解产物9.03↑mg/L;肝功8项:谷丙转氨酶186↑U/L,谷草转氨酶107↑U/L,γ-谷氨酰基转移酶166↑U/L;急诊生化:肌酐102↑μmol/L,肾小球滤过率估算值83.36 ml/min/1.73m2;肌钙蛋白正常。
(2021.10.28 我院急诊留观)查心酶3项:乳酸脱氢酶465↑U/L;风湿3项:C-反应蛋白10.40↑mg/L;降钙素原0.17↑ng/ml;呼吸道病原体9项:肺炎支原体IgM抗体弱阳性(±)#;输血4项、甲功3项、二便常规、肝炎分型6项、肝吸虫IgG抗体均正常。
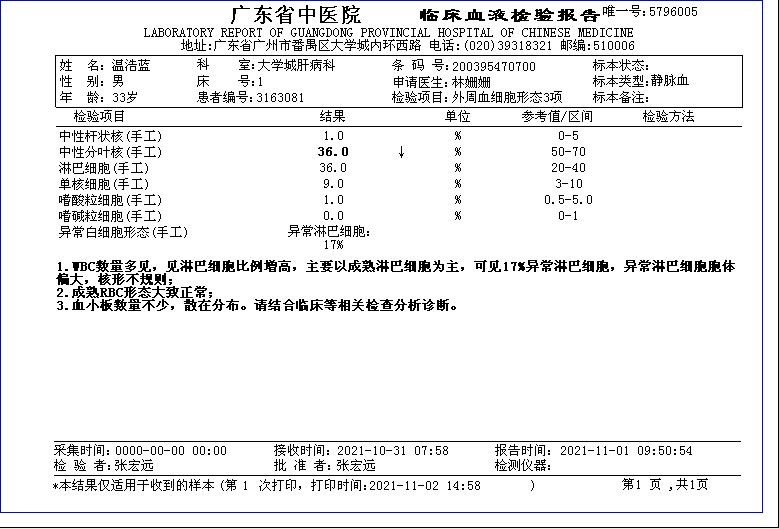
2021.10.31 肝病科)查生化34项,其中ALT:132U/L;AST 89U/L;GGT 146U/L.见(图①)
血常规:白细胞计数(WBC)9.64↑x10^9/L,中性粒细胞百分比28.2↓%,淋巴细胞百分比63.9↑%,嗜酸性粒细胞百分比0.2↓%,淋巴细胞计数6.16↑x10^9/L,单核细胞计数0.67↑x10^9/L。见(图②、图③)。
辅助检查:11月1日查外周血细胞形态3项:中性杆状核:1%,中性分页核:36%,淋巴细胞:36%,单核细胞:9%,嗜酸粒细胞1%,嗜碱粒细胞:0%,异常淋巴细胞:17%。(见图④图⑤图⑥)
11月1日查肝脏自身抗体全项:抗核抗体阳性,核型为颗粒形,效价1:100。(见图⑦)
11月2日EB-DNA(静脉血):阳性,1160拷贝/mL。(见图⑧)
诊断:
传染性单核细胞增多症
诊断依据:
此患者由于持续发热2周前来医院就诊,体格检查见扁桃体轻度肿大,未触及颈部淋巴结,眼睑轻微水肿,查肝功一直处于异常状态。首日查血常规提示单核细胞增多,但未予重视,给予抗感染治疗,发热依然存在,以肝功能异常结果收入留观。留观期间,留观医生开具外周血形态分类三项,经检验科同事镜检,见镜下存在高达17%的异常淋巴细胞,综合以上种种症状,检验科建议临床做传染性单核细胞增多症的相关检查。经查EB病毒DNA阳性,结果为1160cps/ml。关于IM诊断,分为临床诊断和实验室确诊诊断,其中临床诊断为“发热、咽-扁桃体炎、颈淋巴结大、肝大、脾大、眼睑水肿”中的任意三项+外周血异淋细胞比例>10%和(或)淋巴细胞增多5.0*109/L;而实验室确诊为临床症状中的任意三项+“EB-DNA阳性、抗EBV-CA-IgM和抗EBV-CA-IgG抗体阳性且EVB-NA-IgG阴性、抗EBV-CA-IgM阴性但抗EBV-CA-IgG抗体阳性”中任意一项。综合上述实验室的检查,可确诊为传染性单核细胞增多症。
三、展望
本病例在开始阶段忽视了全血分析散点图中淋巴细胞分布状态,根据临床初步诊断“化脓性扁桃体炎”发送结果给临床医生,没有很好的学科交流,为以后的检验打响警钟,让我们更加谨慎于各项结果的综合考虑分析。
传染性单核细胞增多症多发于儿童间,发热、咽痛、咽充血明显,扁桃体肿大、头痛、呕吐,等症状与化脓性扁桃体炎等常见疾病相似,此时作为检验科医生的我们的检验结果和沟通更具有影响意义,因此谨慎于结果是我们最应该做到的.本病患为33岁青年男子,发热数周且肝功异常找不到病因,通过细胞形态学怀疑为传染性单核细胞增多症,感染原因极可能为其存在肝脏自身抗体导致自身免疫低下,而后感染EB病毒导致。IM是一种良性自限性疾病,待自身免疫力增强后可消除病症,后续治疗应以抗病毒治疗为主,辅助以护肝治疗。
本次病例由青年男子发热2周,肝功能异常入院检查,前面反复治疗后并未好转,从外周血形态检查中发现端倪,后续一步步证实确诊。青年感染IM并不常见,且此例病症与呼吸道疾病以及其他感冒类似,提示我们检验人对于异常血液结果应该利用好镜检这个“金标准”,“检之以诚,验之以真”,从镜下寻找线索,为临床和病人更好地服务。
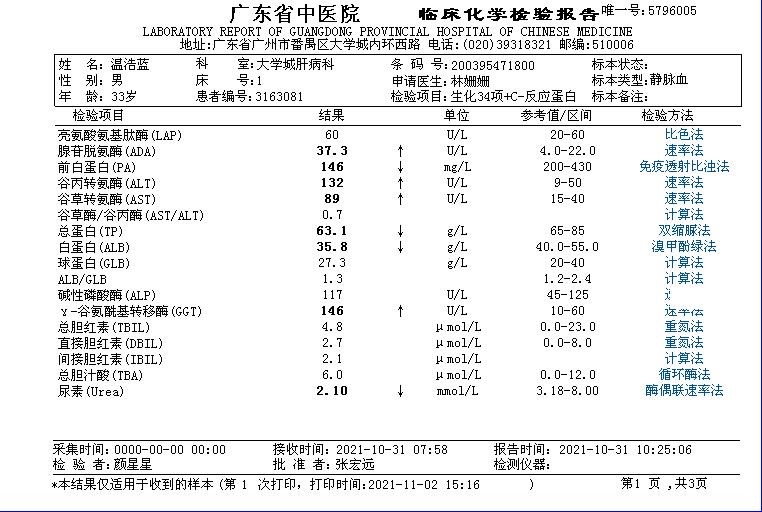
图① 10.31生化结果
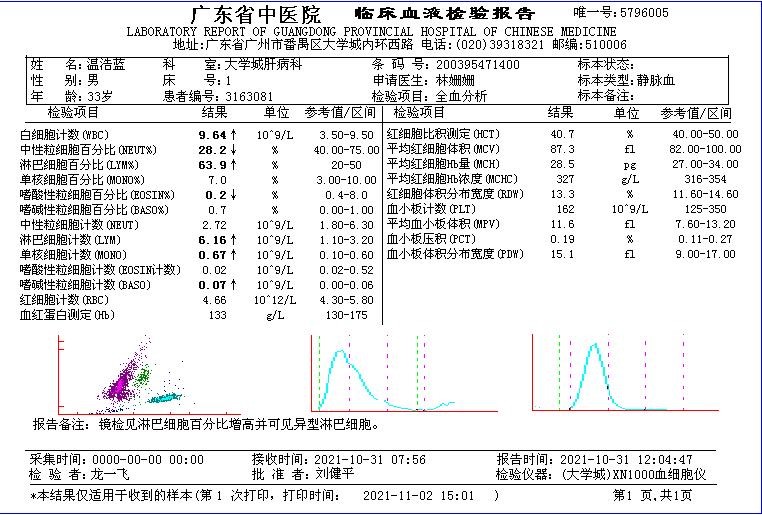
图② 10.31血常规结果
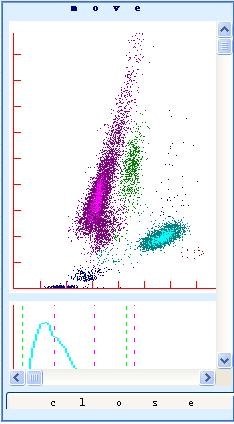
图③ 10.31血常规仪器细胞分类